Zaloguj się

24.06.2025 | 6 min czytania
Złamanie po niewielkim urazie, ból kręgosłupa, przewlekłe stosowanie GKS czy zaawansowany wiek – to tylko niektóre sygnały, które powinny zwrócić uwagę farmaceuty. Osteoporoza może przez wiele lat przebiegać bezobjawowo. Kiedy warto zasugerować badanie densytometryczne? Jak rozmawiać z pacjentem o farmakoterapii? W artykule znajdziesz praktyczne wskazówki, które pomogą Ci skutecznie wspierać pacjentów zagrożonych osteoporozą i złamaniami osteoporotycznymi.
Osteoporoza, nazywana także „cichym złodziejem kości” [2], to ogólnoustrojowa choroba metaboliczna układu kostnego. Charakteryzuje się zmniejszoną gęstością mineralną kości oraz zaburzeniem ich mikroarchitektury, co skutkuje zwiększoną podatnością na złamania, szczególnie niskoenergetyczne [5].
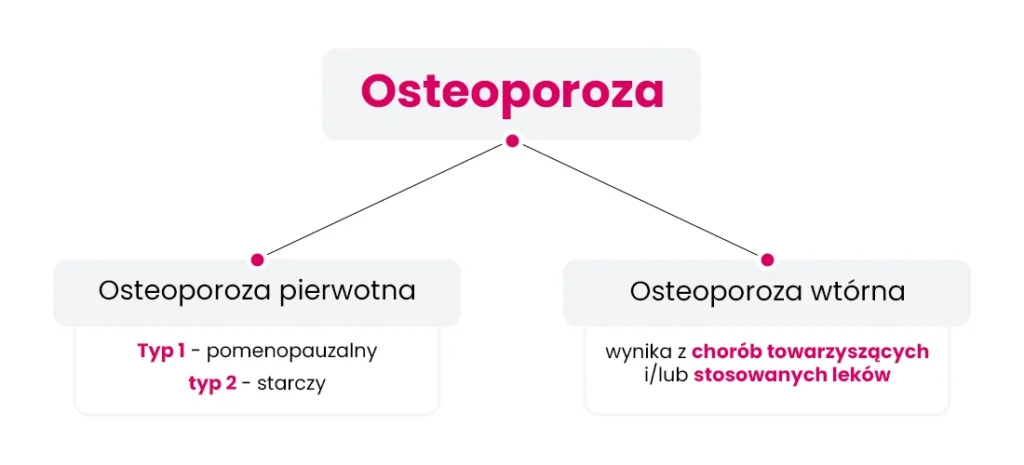
W zależności od etiologii, osteoporozę dzieli się na:
Osteoporoza pierwotna
Osteoporoza pierwotna związana jest z fizjologicznym procesem starzenia się układu kostnego. Wyróżnia się dwa jej typy [5,6,7]:
Osteoporoza wtórna
Osteoporoza wtórna rozwija się w przebiegu innych chorób i może występować w każdym wieku. Wśród najczęstszych przyczyn wymienia się m.in. [5,6]:
Osteoporoza wtórna może być również następstwem stosowania niektórych leków [2]:
Zwiększone ryzyko osteoporozy obserwuje się również u pacjentów leczonych z powodu nowotworów, szczególnie w przypadku stosowania inhibitorów aromatazy w terapii raka piersi lub analogów gonadoliberyny w nowotworach gruczołu krokowego [5].
Osteoporoza rozwija się przez wiele lat w sposób bezobjawowy. Postępujący ubytek masy kostnej przebiega powoli i często pozostaje niezauważony. U większości pacjentów pierwszym klinicznie uchwytnym objawem jest złamanie niskoenergetyczne, do którego dochodzi wskutek niewielkiego urazu – najczęściej przy upadku z wysokości własnego ciała [4,5].
W bardziej zaawansowanych stadiach choroby mogą pojawić się także inne objawy, takie jak [5,6]:
Złamanie osteoporotyczne – jakich kości dotyczy?
Złamania związane z osteoporozą najczęściej dotyczą trzech lokalizacji [2,4]:
Ból a złamania osteoporotyczne
Ból związany ze złamaniami osteoporotycznymi pojawia się zwykle w zaawansowanym stadium choroby i może utrzymywać się przez kilka tygodni. Może przyjmować postać przewlekłych dolegliwości bólowych zlokalizowanych w obrębie:
Szacuje się, że w Polsce na osteoporozę choruje około 2 milionów osób (dane z 2019 roku). Około 80% przypadków dotyczy kobiet, natomiast mężczyźni stanowią pozostałe 20% chorych [5].
Jakie czynniki zwiększają ryzyko rozwoju osteoporozy? Wśród najważniejszych wymienia się [2,4,5,6]:
Czy osteoporoza dotyczy także mężczyzn? Tak – choć rozwija się u nich zazwyczaj później niż u kobiet. Wynika to m.in. z późniejszego osiągania szczytowej masy kostnej, co wiąże się z przebiegiem dojrzewania płciowego. Dodatkowo u mężczyzn nie dochodzi do gwałtownego spadku poziomu hormonów płciowych – proces ten ma charakter stopniowy. Warto jednak podkreślić, że aż 30% wszystkich złamań szyjki kości udowej występuje u mężczyzn, a śmiertelność po takim złamaniu jest u nich wyższa niż w przypadku kobiet [2].
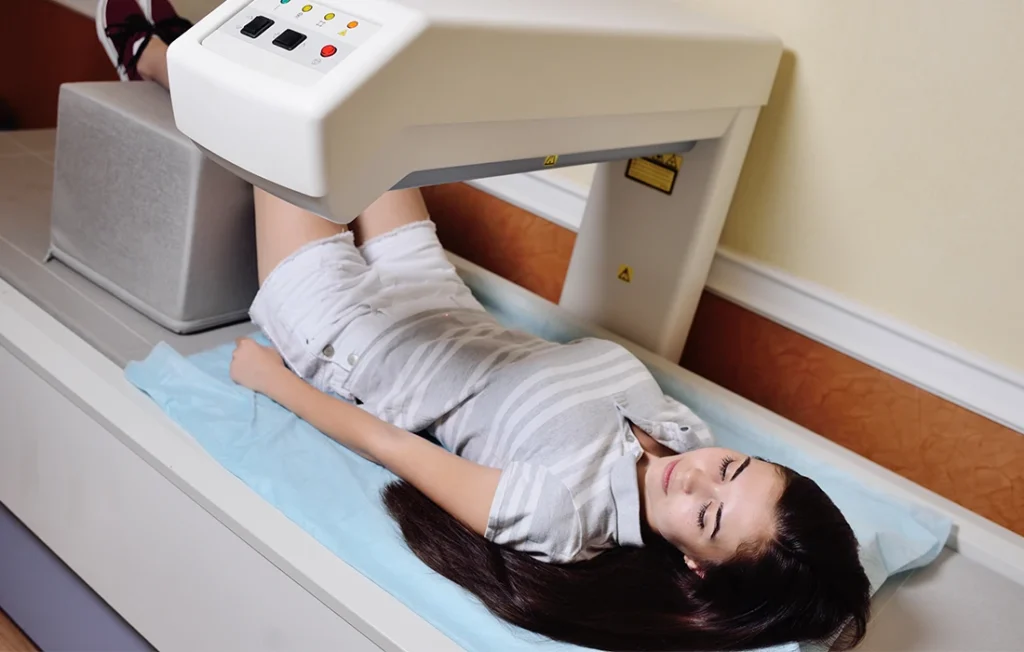
Podstawą diagnostyki osteoporozy jest badanie densytometryczne (DXA – dual-energy X-ray absorptiometry). Umożliwia ono ocenę gęstości mineralnej kości (BMD – bone mineral density), co pozwala na określenie stopnia mineralizacji i wytrzymałości tkanki kostnej [5,6].
Densytometrię uznaje się za „złoty standard” diagnostyczny. Umożliwia ona wczesne wykrycie zarówno osteoporozy, jak i osteopenii. Badanie to znajduje również zastosowanie w monitorowaniu skuteczności leczenia [1,5].
Pomiar densytometryczny wykonuje się najczęściej w lokalizacjach szczególnie narażonych na złamania osteoporotyczne [5]:
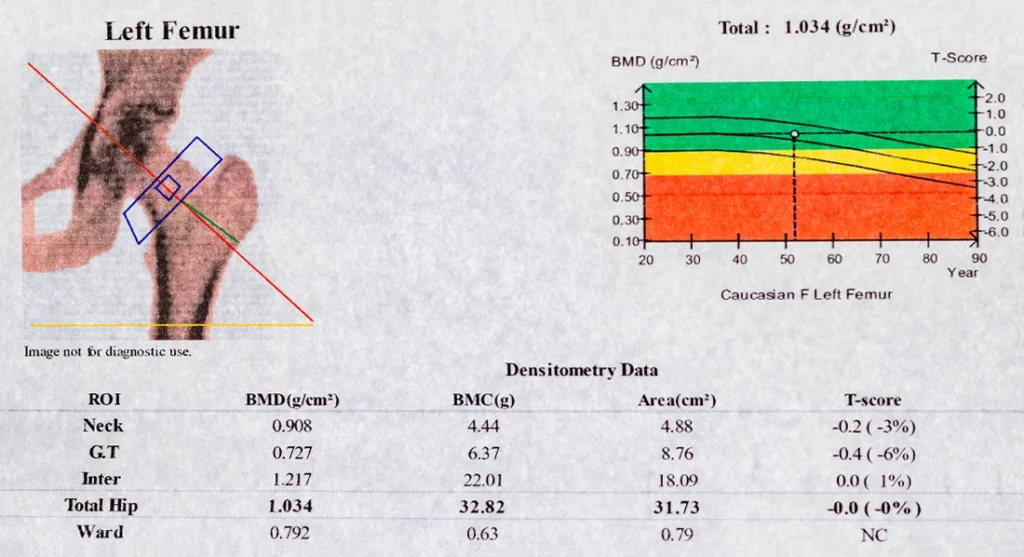
Interpretacja wyników densytometrii
Podstawowym wskaźnikiem w ocenie wyniku badania DXA jest T-score, który porównuje gęstość kości pacjenta do szczytowej masy kostnej osoby młodej tej samej płci. Wartości T-score interpretuje się następująco [5]:
U pacjentów w wieku 40–50 lat stosuje się również Z-score, który odnosi wynik pacjenta do wartości referencyjnych dla danej płci i wieku [5].
Ocena ryzyka złamań – kalkulator FRAX
W diagnostyce osteoporozy wykorzystuje się także narzędzie FRAX, które służy do szacowania 10-letniego ryzyka złamania. Kalkulator uwzględnia czynniki kliniczne, takie jak [5]:
Pacjent udający się na badanie densytometryczne – ważne informacje
Badanie densytometryczne jest nieinwazyjne i nie wymaga specjalnego przygotowania – pacjent nie musi być na czczo. Warto jednak przypomnieć mu o kilku istotnych kwestiach [1]:
Badania laboratoryjne w diagnostyce osteoporozy
Podstawowym badaniem diagnostycznym w osteoporozie jest densytometria, ale mimo tego wykonuje się również pomocniczo niektóre badania laboratoryjne. Mają one na celu ocenę gospodarki wapniowo-fosforanowej, poziomu witaminy D, a także aktywność metaboliczną tkanki kostnej.
W diagnostyce wykorzystuje się [5]:
Leczenie osteoporozy ma charakter kompleksowy i przebiega dwutorowo. Obejmuje zarówno postępowanie farmakologiczne, czyli leki przeciwosteoporotyczne, jak i niefarmakologiczne, czyli:
Bisfosfoniany
Bisfosfoniany to jedne z najczęściej stosowanych leków w leczeniu osteoporozy. Wykorzystuje się je zarówno u kobiet, jak i mężczyzn, a także w osteoporozie posterydowej oraz wspomagająco u pacjentów onkologicznych z osłabionym układem kostnym na skutek leczenia. Bisfosfoniany są podawane [2]:
Bardzo ważne jest wyjaśnienie pacjentowi, dlaczego leki te należy:
Leki te stosuje się długotrwale – zwykle przez kilka lat, dlatego warto zaznaczyć pacjentowi, że leczenie wymaga długoterminowego zaangażowania [2].

Wapń, witamina D3 i jej pochodne
W leczeniu osteoporozy kluczowe znaczenie ma odpowiednia suplementacja wapnia i witaminy D3, zwłaszcza w kontekście jednoczesnego stosowania bisfosfonianów [7].
Pochodne witaminy D3 są stosowane u pacjentów z zaburzeniami metabolizmu tej witaminy [3]:
Przeczytaj również: Wapń, witamina D3, witamina K a osteoporoza
Denosumab
Denosumab to przeciwciało monoklonalne podawane raz na 6 miesięcy w postaci iniekcji podskórnej – w okolicę uda, brzucha lub ramienia. Leczenia tym lekiem nie należy przerywać, ponieważ może to prowadzić do utraty uzyskanych efektów. W takiej sytuacji konieczne jest wprowadzenie innego leku przeciwosteoporotycznego, np. bisfosfonianu. Nagłe odstawienie denosumabu może skutkować wystąpieniem tzw. „złamań kręgów z odbicia” (rebound vertebral fractures).
Denosumab wykazuje silniejsze działanie antyresorpcyjne i przeciwosteoporotyczne niż bisfosfoniany i może być stosowany (w określonych wskazaniach) jako lek pierwszego rzutu w leczeniu osteoporozy [3,5].
Romosozumab
Romosozumab to przeciwciało monoklonalne wskazane w leczeniu ciężkiej osteoporozy u kobiet po menopauzie, które obarczone są wysokim ryzykiem złamań. Leczenie trwa 12 miesięcy – dłuższe stosowanie nie przynosi dodatkowych korzyści dla układu kostnego. Po zakończeniu terapii konieczne jest wdrożenie innego leczenia przeciwosteoporotycznego w celu podtrzymania uzyskanego efektu. Romosozumab podaje się podskórnie – w okolicę brzucha, uda lub górnej części ramienia, podobnie jak denosumab [5].
Farmaceuta pełni ważną rolę w opiece nad pacjentami z osteoporozą – zarówno w profilaktyce, jak i leczeniu. Identyfikuje osoby z grup ryzyka, przypomina o znaczeniu aktywności fizycznej, diety bogatej w wapń i białko oraz suplementacji witaminy D. Edukuje pacjentów stosujących leki zwiększające ryzyko utraty masy kostnej, a w przypadku terapii bisfosfonianami informuje o prawidłowym ich stosowaniu i możliwych działaniach niepożądanych. Współpraca farmaceuty z lekarzem sprzyja lepszej kontroli choroby i poprawia przestrzeganie zaleceń terapeutycznych.
Przeczytaj również: Farmaceuci vs osteoporoza
Piśmiennictwo:
Praktyka apteczna
ASA – uważna rekomendacja i edukacjaKwas acetylosalicylowy został opracowany i wprowadzony już XIX wieku jako...
Praktyka apteczna
Czop woskowinowy – błędy popełniane przez pacjentówOdkryj tajniki prawidłowej higieny uszu i unikaj błędów związanych z czopem...
Praktyka apteczna
Ucho pływaka u dzieci - co może doradzić farmaceuta?Dowiedz się, jak farmaceuta może doradzić w przypadku 'ucha pływaka' u dzieci....
Materiały i treści opublikowane na stronie, jak również jej projekt graficzny jako całość, podlega ochronie prawnej, w tym na mocy przepisów prawa autorskiego, prawa własności przemysłowej oraz ustawy o zwalczaniu nieuczciwej konkurencji. Zabronione jest powielanie lub wykorzystywanie w inny sposób jakichkolwiek materiałów i treści w całości jak i w części bez pisemnej zgody administratora strony wskazanego w nocie prawnej. Zamieszczanie linków do strony lub do treści w niej zawartych jest dopuszczalne tylko do celów prywatnych, niezwiązanych z prowadzeniem działalności gospodarczej.